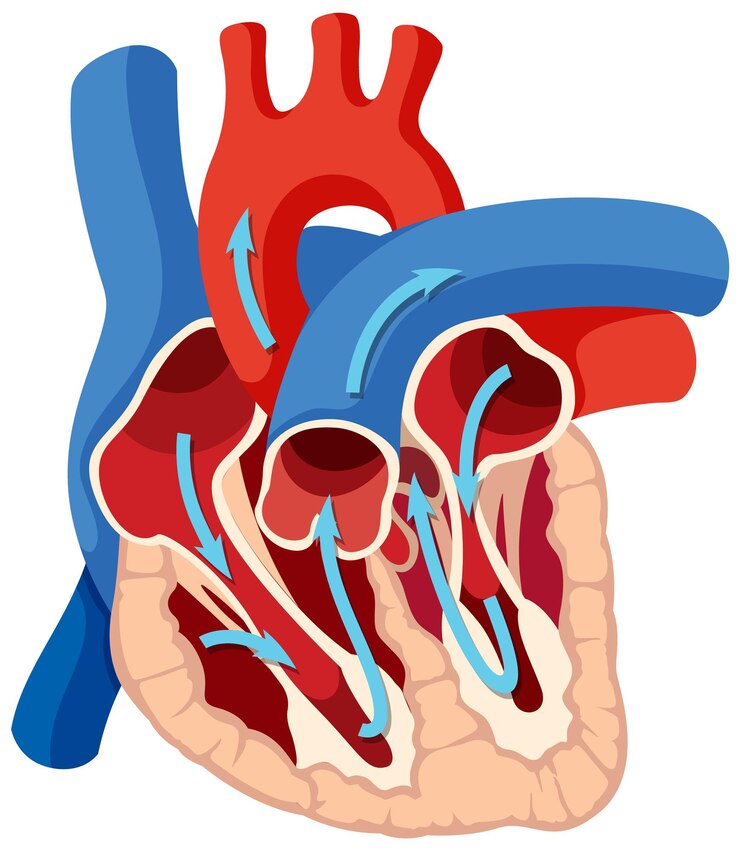
La qualità del sonno gioca un ruolo cruciale nella salute generale, influenzando vari sistemi ed apparati corporei, compresi quelli cardiovascolare e ormonale. Nei pazienti affetti da OSAS (sindrome delle apnee ostruttive del sonno), i meccanismi fisiopatologici che emergono possono aumentare significativamente il rischio di problemi cardiaci. Questa patologia determina la cosiddetta ipossia intermittente, ovvero una riduzione dell’ossigenazione del sangue, che causa danni diretti ai tessuti cardiaci e vascolari, peggiorando lo stato di salute.
Inoltre, la frammentazione del sonno provoca una iperattivazione del sistema nervoso simpatico e dell’asse ipotalamo-ipofisi-surrene, aumentando la pressione sanguigna e i livelli di cortisolo, l’ormone dello stress, con conseguenze come ipertensione e insulino-resistenza. Questi fattori, combinati con l’infiammazione e lo stress ossidativo indotti dall’ipossia, contribuiscono alla formazione di placche aterosclerotiche e all’alterazione della funzione endoteliale, aggravando ulteriormente il rischio cardiovascolare.
Complicanze dovute alle apnee notturne
Le apnee notturne, una condizione caratterizzata da interruzioni temporanee della respirazione durante il sonno, sono associate a diverse complicanze cardiovascolari:
- Ipertensione arteriosa: le apnee notturne causano frequenti risvegli e micro-risvegli durante la notte, che portano al cosiddetto ipertono simpatico.
- Aritmie cardiache: la mancanza di ossigeno durante le apnee può influenzare l’attività elettrica del cuore, aumentando il rischio di sviluppare aritmie come la fibrillazione atriale.
- Insufficienza cardiaca: le ripetute ipossie notturne e l’aumento dello stress sul cuore possono portare a una riduzione della capacità di pompaggio del cuore.
- Infarto miocardico: l’ipossia intermittente e l’aumento dello stress ossidativo contribuiscono all’aterosclerosi e alla formazione di placche nelle arterie coronariche.
- Ictus: l’ipertensione, l’aterosclerosi e le aritmie cardiache indotte dalle apnee notturne aumentano il rischio di eventi cerebrovascolari.
- Aumento del rischio di morte cardiaca improvvisa: le persone con OSAS hanno un rischio maggiore di morte cardiaca improvvisa, probabilmente a causa delle aritmie e delle fluttuazioni della pressione arteriosa.
La compresenza di altre patologie, tra tutte l’obesità e la sindrome metabolica ma anche disfunzioni ormonali e non solo, possono drammaticamente peggiorare il quadro clinico o anticipare l’insorgenza di queste ed altre patologie. Aumenta inoltre il rischio di sviluppare un alterato metabolismo epatico e glicemico.
La diagnosi
La diagnosi delle apnee notturne richiede un approccio multidisciplinare, mirato alla valutazione del rischio cardiovascolare e alla correzione dei fattori di rischio cardiometabolici. Questo è fondamentale per normalizzare i meccanismi alterati dall’OSAS e ridurre le sue conseguenze sulla salute.
L’esame principale che permette la diagnosi e la caratterizzazione della sindrome delle apnee ostruttive nel sonno è la polisonnografia. Affidandosi ad un team multidisciplinare, il percorso diagnostico può includere i seguenti esami richiesti cardiologo:
- Elettrocardiogramma (ECG): per valutare l’attività elettrica del cuore e identificare eventuali disturbi cardiaci.
- Ecocardiogramma: per visualizzare le strutture cardiache e individuare possibili segni di malattie cardiovascolari.
- Ecocolordoppler delle carotidi e degli arti inferiori: per esaminare le principali strutture vascolari e rilevare la presenza di placche o ostruzioni.
- Pannello di prelievi ematici: per valutare l’assetto metabolico, ormonale e infiammatorio del paziente.
- Monitoraggio Holter ECG e pressorio (24-48 ore): in caso di sospetti di aritmie o alterazioni del ritmo giorno-notte.
Questi esami permettono una stratificazione accurata, favorendo un trattamento mirato e la riduzione dei rischi associati alle apnee notturne. Le apnee notturne, infatti, influenzano negativamente la salute del cuore, aumentando il rischio di patologie anche fatali del cuore e dei vasi. Esiste una discrepanza tra la percezione dei rischi cardiovascolari delle apnee notturne e la conoscenza effettiva. È quindi cruciale educare sia i pazienti che i medici per prevenire complicanze come infarti e ictus.